Líderes de lucha contra el cáncer consideraron esencial homologar los esquemas de tratamientos en este proceso de universalización de la salud ya que, en el caso del mieloma múltiple, sólo el 5 por ciento de la población que paga póliza tiene acceso a drogas básicas y novedosas cuyo costo mensual supera los 250 mil pesos por aplicación.
En el Día Mundial de Lucha contra el Cáncer, que se celebra este martes, especialistas, entre estos, José Ramiro Espinoza Zamora, coordinador de la Clínica de Mieloma Múltiple del Instituto Nacional de Cancerología, explicó que el Instituto de Salud para el Bienestar enfrenta un gran reto para lograr que todo el sector aplique un esquema de control, combinación de drogas, acceso a trasplante, que revierta el hecho de que más de 90 por ciento de los enfermos con mieloma múltiple deban ser tratados con lo que se tiene y no con lo que se necesita.
“Existen guías internacionales sobre combinaciones múltiples de drogas, algunas de estas innovadoras, pero el problema en el país es que estas combinaciones suelen ser muy caras con costos mensuales por arriba de 250 mil pesos por aplicación. La realidad es que solamente el 5 por ciento de los pacientes tienen acceso a este tipo de esquemas, mediante los seguros de vida privados. Y más del 90 por ciento de la población: IMSS, ISSSTE y Secretaría de Salud no tienen acceso”, explicó.
En el Instituto Mexicano del Seguro Social, abundó,“sí se aprueban ciertas drogas con combinaciones, pero solamente en segunda línea empieza a cubrir el bortezomib. El ISSSTE tiene bortezomib, carfilzomib, talidomida pero también en un porcentaje de la población, como la Sedena y la Marina".
“El grueso de la población no tiene esa cobertura, es la que cubrimos el INCAN, esas combinaciones quedan lejos del bolsillo de ahí la necesidad de que estos tratamientos sean aprobados en el Insabi como gastos catastróficos, hace cuatro años, no estaban ni enlistados”, dijo Espinoza Zamora.
En la actualidad, el INCAN “es el único centro que trata con fines curativos y rehabilitación, con radioterapia, ortopedia, clínica del dolor” y está trabajando para que todos los esquemas de drogas combinables con inhibidores de última generación sean más accesibles entre los sectores con menos recursos, de hecho, su esquema ha funcionado y son pacientes que “se van a su casa, se van a trabajar y son productivos”.
Pero la idea es que los tratamientos no se ajusten al bolsillo del pacientes que puede pagar talidomida /dexametasona cuyo costo mensual es de mil 500 pesos “con una respuestas que, si bien es buena, permite al paciente llegar a un trasplante si este es elegible y habitualmente son jóvenes, también, desafortunadamente la respuesta puede ser poco duradera y va a requerir de una segunda línea”.
“El paciente paga un costo que no le exceda más allá de los 10 mil pesos, comparado con un esquema mensual que supera los 100 mil pesos. Con el tipo de dinámica que tienen las compras, el gobierno, deberían abaratarse un poco más los tratamientos de tal manera que mientras mejor se trate al paciente en la primera línea, se logra una respuesta más profunda y duradera, y si es factible que se trasplante, ya venía aprobado por el Seguro Popular, la supervivencia se vendría muy arriba de los 10 años. Antes no vivía más allá de un año”.
Alejandro Mohar, ex comisionado de Institutos Nacionales de Salud y Hospitales de Alta Especialidad de México, recordó, en esa reunión con líderes, que el Consejo de Salubridad General convocó a todos los especialistas, a la Secretaría de Hacienda, para llegar a un consenso y aplicar una sola guía básica y, a partir de ahí, adquirir los medicamentos.
Ese esquema universal y único, que deberá estar consensuado, se aplicará a partir de diciembre. Se tenía previsto evaluarse en marzo de 2021 en cuanto a sus costos-beneficios, sobrevivencia, acceso a trasplante del mieloma, por ejemplo, padecimiento raro, pero que va creciendo con 522 nuevos casos en etapas avanzadas porque es difícil el diagnóstico teprano.
“Tengo entendido que la discusión oncológica de esta nuevo esfuerzo están basados en los esfuerzos de Ingaterra y ojalá se logre esto”, dijo Mohar tras referir que se está avanzando en el Registro Nacional de Cáncer en Base Poblacional, cuyo presupuesto en este año alcanza los 30 millones, esenciales para situar la situación de México.
En tanto, Miguel Ángel Jiménez, jefe del departamento de Urología Oncológica del INCAN y encargado del Programa de Atención Integral al Cáncer de Próstata (OPUS), habló de los grandes retos sociales, como convencer a los varones a realizarse estudios preventivos como económicos de tratamiento integral.
“Una cirugía radical en el Incan cuesta 7 mil 500 pesos; una dosis de radioterapia, 2 mil 890 considerando que se requieren 40 sesiones. Todos los medicamentos que usamos son de alto costo, en el primer trimestre, si el paciente tiene cáncer localizado se invierte 10 mil pesos, en el primer año 13 mil; si tiene cáncer avanzado en primer trimestre 40 mil y en el año 53 mil; en etapa metastásica, primer trimestres 60 mil y en el primer año hasta 160 mil pesos por pacientes.
“Por cada paciente por el programa convencional se gasta 45 mil pesos por año, mientras que en el programa OPUS la mitad de esos recursos. El punto no es el ahorro, sino la calidad de vida, el diagnóstico temprano y la sobrevida de los pacientes”, preciso Jiménez, quien consideró que este tipo de programas deben también homogenizarse en el tratamiento de cáncer de próstata.
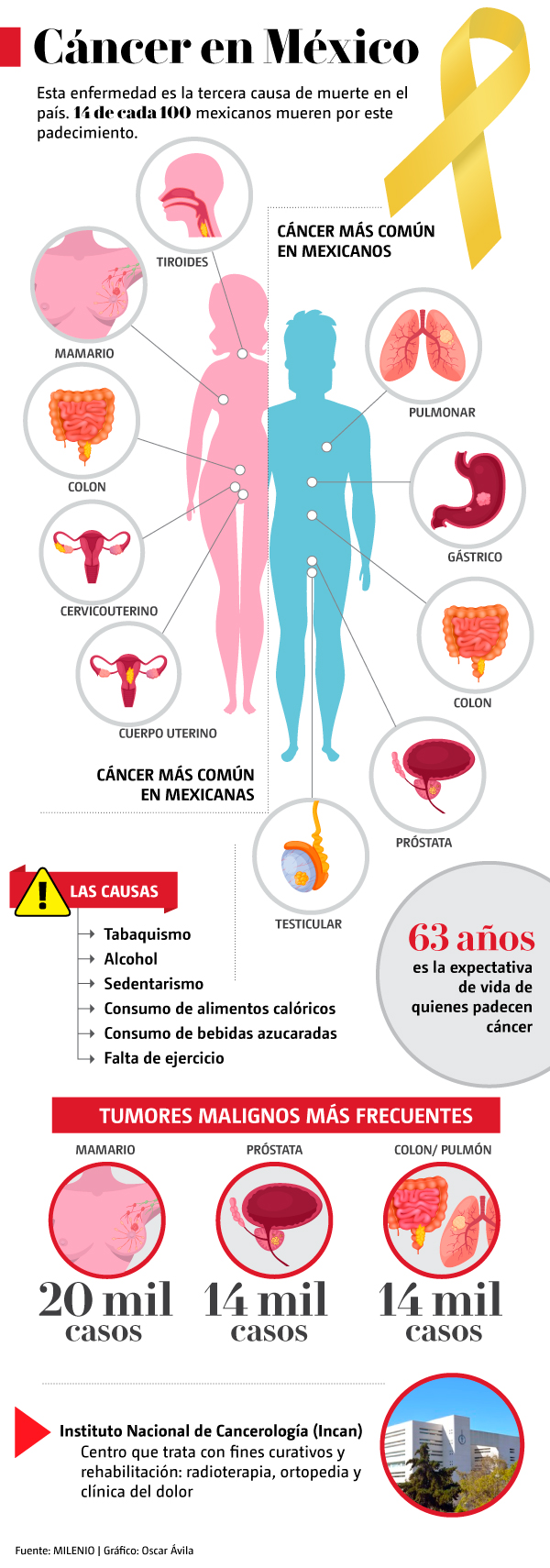
En cáncer de mama, la primera causa de muerte, el diagnóstico es que siguen a la alza las defunciones, 7 mil 354, la más elevada en la historia.
“En México se tienen registrados alrededor de mil 138 mastógrafos, el 40% se encuentran ubicados en las dependencias de la Secretaría de Salud (federal y estatal); 17% en el IMSS; 7% en el ISSSTE y el resto distribuido en organizaciones como el FUCAM. El problema es que sólo la tercera parte son digitales”, detalló Abelardo Meneses, director del INCAN.
Si funcionaran en los tres turnos, dijo, harían 35 estudios diarios, pero algunas clínicas hacen 7 o 10 máximas. La cobertura real sólo llega al 20 por ciento y lo grave es que las placas tienen fallas técnicas de calidad. Además hay un déficit de especialistas.
Cánceren cifras
- Es la tercera causa de mortalidad.
- En mujer, los más frecuentes son de mama, tiroides, cervico – uterino, útero y colorrectal
- En hombres los más comunes son próstata, colorrectal, testículo, pulmón y estómago.
- En ambos sexos, el del pulmón es la causa principal de decesos, 10 mil muertes anuales asociadas al tabaquismo, aseguró el oncólogo Óscar Arrieta, de la Clínica del Pulmón del Instituto Nacional de Cancerología.
Se estima que en el país hay 2 mil 195 oncólogos, de estos 450 son los que aplican quimioterapias; 750 cirujanos oncólogos, 50 ginecólogos oncólogos, 269 oncólogos médicos, 151 oncólogos pediatras y 180 radioncólogos, entre otros. Los estándares internacionales establecen que debe de haber 20 oncólogos médicos por cada 1 millón de habitantes.
Se requiere en el país por lo menos de 4 mil 500 para atender de manera adecuada a la población. Existen estados que carecen de un centro oncológico: Hidalgo, Tlaxcala, Morelos, Zacatecas y Quintana Roo.
Un estudio de The Economist reportó que aun cuando en México se redujo la tasa de mortalidad por cáncer, la baja inversión en salud para prevención y atención inmediata propiciará que en el 2030, los casos anuales, que oscilan en cerca de 191 mil aumentarán en 44 por ciento (275 mil 040), y los decesos por tumores malignos, que se ubican ahora en 89 mil 113, aumentarán 50 por ciento (133 mil 669).
Se estima que México requerirá de un presupuesto superior a los 50 mil millones de pesos y por lo menos de 25 torres adicionales para enfrentar el grave problema de salud que es el cáncer.
nerc








